Artikel Kopfzeile:
Coronavirus, Malaria und Cholera
Beeinflussen Blutgruppen, wie wir mit Infektionen fertigwerden?
Blutgruppe 0 soll gegen Malaria Vorteile haben. Hinweise auf einen Schutzeffekt gegen Corona gibt es auch. Kann das sein? Gibt es Verbindungen zwischen Blutgruppen und Infektionsanfälligkeit?
Sprungmarken des Artikels:
Inhalt
- Was sind Blutgruppen?
- Wie sind die Blutgruppen verteilt?
- Warum gibt es verschiedene Blutgruppen?
- Warum ist es wichtig, zwischen Blutgruppen zu unterscheiden?
- Kann die Blutgruppe beeinflussen, wie wir mit Krankheiten fertigwerden?
- Muss ich mich je nach Blutgruppe vor bestimmten Krankheiten besonders in Acht nehmen?
- Was sind Blutgruppen?
- Wie sind die Blutgruppen verteilt?
- Warum gibt es verschiedene Blutgruppen?
- Warum ist es wichtig, zwischen Blutgruppen zu unterscheiden?
- Kann die Blutgruppe beeinflussen, wie wir mit Krankheiten fertigwerden?
- Muss ich mich je nach Blutgruppe vor bestimmten Krankheiten besonders in Acht nehmen?
Artikel Abschnitt: Was sind Blutgruppen?
Was sind Blutgruppen?
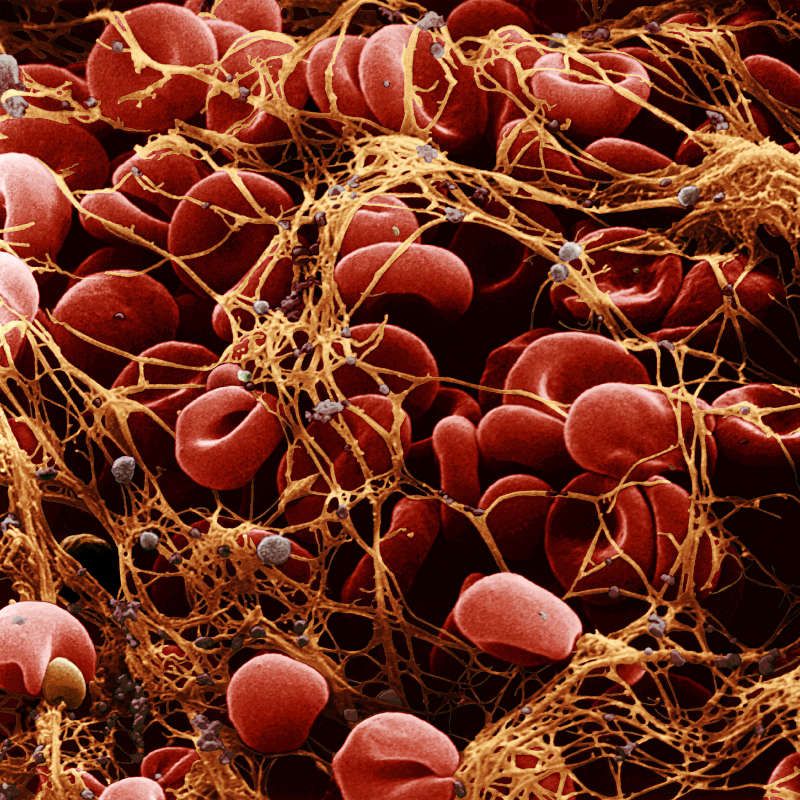
Die Erythrozyten, also die roten Blutzellen, sind für die Blutgruppe entscheidend. Auf ihrer Oberfläche befinden sich bestimmte Eiweißstrukturen, die als Antigene bezeichnet werden. Diese Antigene können unterschiedlich ausgebildet sein. Je nach Ausprägung ergeben sie verschiedene Blutgruppen.
Das AB0-System
Die wichtigste Gruppe von Antigenen sind die aus dem AB0-System. Entdeckt hat sie Anfang des 20. Jahrhunderts der österreichische Mediziner Karl Landsteiner. Im AB0-System gibt es vier Haupttypen: 0, A, B und AB. Darunter werden auch noch einige Untergruppen berücksichtigt.
Menschen mit der Blutgruppe A haben Antigene vom Typ A auf der Oberfläche ihrer Erythrozyten. Dieser Typ A besteht aus einem Protein und einer bestimmten Kohlenhydratverbindung. Wer die Blutgruppe B hat, hat ebenfalls Antigene auf seinen Erythrozyten, aber vom Typ B. Auch sie sind aufgebaut aus diesem Protein und einer ähnlichen Kohlenhydratkette, die sich nur an einer Stelle um einen Kohlenhydratrest von denen der A-Antigene unterscheidet. Menschen mit der Blutgruppe AB tragen beide Arten von Antigenen auf ihren Erythrozyten.
Die A- und B-Antigene entstehen aus einem gemeinsamen Vorläufer, der "H“ genannt wird. Er sitzt in der Regel auf allen Erythrozyten, egal welcher Blutgruppe, auch auf denen der Blutgruppe 0. Er ist fast genauso aufgebaut wie die Antigene A und B, jedoch fehlen ihm die Kohlenhydratreste, die A- und B-Antigene jeweils tragen. Deshalb sagt man, dass die Blutgruppe 0 keine Antigene aus dem AB0-System auf den Erythrozyten trägt.
Es gibt einen Gendefekt, der dazu führt, dass wirklich gar keine Antigene, nicht einmal die Vorläufersubstanz "H“ auf den Erythrozyten sitzen. Dieser Typ nennt sich "Bombay-Blutgruppe“ und ist sehr selten.
Das Rhesussystem
Ein weiteres wichtiges Blutgruppenmerkmal sind die sogenannten Rhesusfaktoren. Auch sie sind durch die An- oder Abwesenheit bestimmter Antigene auf den Erythrozyten gekennzeichnet. Diese Antigene bestehen aus Proteinen. Der wichtigste Faktor ist das D-Antigen. Wer beispielsweise A+ als Blutgruppe hat, trägt auf seinen Erythrozyten das D-Antigen und wird als rhesuspositiv bezeichnet. Fehlt das Antigen, ist die Blutgruppe rhesusnegativ.
Das D-Antigen hat die stärkste antigene Wirkung, ist klinisch von größter Bedeutung und ist deshalb bezeichnend für den Rhesusfaktor. Es ist aber nicht das Einzige dieses Systems. Neben dem D lassen sich noch vier weitere in Antikörpertests bestimmen: Sie heißen C, c, E und e und sie werden in der Regel mitbestimmt, wenn die Blutgruppe einer Person ermittelt werden soll. Sie alle unterteilen sich zudem noch in bestimmte Untergruppen.
Daneben gibt es noch einige andere Blutgruppensysteme, insgesamt sind es 35 Stück. Jedes System klassifiziert noch mal eigene Antigene, von denen es also insgesamt mehr als 100 gibt.
Artikel Abschnitt: Wie sind die Blutgruppen verteilt?
Wie sind die Blutgruppen verteilt?
- 43 Prozent der Menschen die Blutgruppe A,
- 41 Prozent die Blutgruppe 0,
- 11 Prozent die Blutgruppe B und
- fünf Prozent die Blutgruppe AB.
Rhesuspositiv sind 85 Prozent der Deutschen, die übrigen 15 Prozent sind rhesusnegativ.
Artikel Abschnitt: Warum gibt es verschiedene Blutgruppen?
Warum gibt es verschiedene Blutgruppen?
Die AB0-Antigene auf den Erythrozyten entstehen zum Beispiel alle aus der gleichen Erbgutanlage. Welche Blutgruppe wir haben, hängt davon ab, welche Variante dieser Anlage wir in unserem Erbgut tragen. Die unterschiedlichen Varianten haben sich vermutlich durch Mutation vor langer Zeit voneinander abgegrenzt. Und Forscher und Forscherinnen vermuten, dass die Mutationen auf evolutionäre Vorteile gegenüber bestimmten Krankheiten zurückgehen, die spezifische Blutgruppen mit sich brachten.
Die Antikörper
Um zu verstehen, welche Vorteile die Blutgruppe im Bezug auf Infektionen möglicherweise haben kann, müssen wir uns zuerst eine zweite sehr wichtige Komponente der Blutgruppensysteme anschauen: die Antikörper.
Antikörper sind Eiweiße, die im Blutplasma gelöst sind. Sie sind wichtige Bestandteile des Immunsystems. Dringt zum Beispiel ein Krankheitserreger in den Körper ein, setzt sich ein ausgeklügelter Mechanismus in Gang, der darin besteht, dass bestimmte Immunzellen den Eindringling erkennen und angreifen. In diesem Prozess entstehen auch Antikörper, die im Körper bleiben, wenn der Erreger bereits erfolgreich bekämpft ist. Sie dienen dazu, dass der gleiche Erreger, sollte er noch mal in den Körper gelangen, schneller erkannt und noch effizienter bekämpft werden kann. Man spricht dann davon, dass der Körper immun ist gegen den Erreger, wenn erst einmal Antikörper ausgebildet sind.
Was Antikörper mit Blutgruppen zu tun haben
Noch wenn wir Babys sind, in unseren ersten Lebensmonaten, bilden sich in unserem Blut Antikörper gegen genau die Blutgruppen-Antigene des AB0-Systems, die wir nicht tragen. Jemand mit der Blutgruppe A wird also Antikörper gegen die Blutgruppe B entwickeln und umgekehrt. Menschen mit der Blutgruppe null haben weder A- noch B-Antigene auf ihren roten Blutzellen. Sie bilden also Antikörper gegen die Antigene A und B. Menschen mit der Blutgruppe AB tragen beide Merkmale. Sie bilden keine Antikörper gegen A- oder B-Antigene.
Forscher gehen davon aus, dass sich die Antikörper aufgrund von Bakterien in Magen und Darm bilden. Diese Bakterien tragen ebenfalls Antigene auf ihrer Oberfläche, die denen auf den roten Blutzellen ähneln. Gegen die Antigene, die das Immunsystem schon von den roten Blutzellen kennt, werden keine Antikörper gebildet. Gegen alle anderen schon.
Im Rhesussystem gibt es in der Regel keine Antikörper von Natur aus, wie im AB0-System. Gegen die Rhesus-Antigene, die wir nicht tragen, bilden sich erst Antikörper, wenn Erythrozyten, die die Rhesus-Antigene tragen, in die Blutbahn geraten.
Das kann während der Schwangerschaft oder bei der Geburt passieren, wenn Blut des Kindes in die Blutbahn der Mutter gelangt. Oder auch bei Transfusionen mit einer Blutkonserve, die einen anderen Rhesusfaktor trägt.
Nicht jedes der fünf Antigene löst gleich starke Antikörper-Produktionen im Körper aus. Das große C an sich ist beispielsweise ein schwaches Antigen, das selten zu einer Immunreaktion führt. Das kleine c kann dagegen heftigere Reaktionen auslösen.
Artikel Abschnitt: Warum ist es wichtig, zwischen Blutgruppen zu unterscheiden?
Warum ist es wichtig, zwischen Blutgruppen zu unterscheiden?
Rhesus und Blutspenden
Beim Rhesussystem sieht es etwas anders aus: Da der Körper gegen unbekannte Rhesus-Antigene erst Antikörper bildet, wenn fremde Erythrozyten in den Körper gelangen, kann man im Notfall auch mal einem rhesusnegativen Patienten eine rhesuspositive Blutspende geben. Denn: Der Körper braucht eine Weile, um die Antikörper zu bilden. Gelangt das nicht rhesuskompatible Blut zum ersten Mal in den Körper, passiert in der Regel zuerst nichts. Bekommt dieser Patient später aber noch mal eine Transfusion, wieder mit rhesusinkompatiblem Blut, dann kann die Reaktion ähnlich heftig ausfallen wie bei einer AB0-Inkompatibilität.
Wichtig ist das auch für Schwangere, denn die Antikörper gegen Rhesusfaktoren sind sehr klein. Sie können die Plazenta durchwandern und für das Kind lebensgefährlich werden.
Risiko in der Schwangerschaft
Ein Beispiel zur Erklärung: Eine rhesusnegative Frau wird schwanger. Ihr Kind ist rhesuspositiv. Während der Schwangerschaft gelangen vielleicht kindliche Blutzellen ins Blut der Mutter. Das kann etwa durch medizinische Eingriffe oder eine Plazentaablösung geschehen. Das Immunsystem der Mutter erkennt die Rhesus-Antigene auf den Blutzellen des Kindes als Eindringlinge und bildet Antikörper. Diese Antikörper können noch in der Schwangerschaft durch die Plazenta wandern und sich gegen das Kind richten.
Die Folgen: Die Erythrozyten des Kindes gehen kaputt. Das Hämoglobin, der rote Blutfarbstoff in den Erythrozyten wird abgebaut. Das Abbauprodukt nennt sich Bilirubin und hat eine gelbe Farbe. Kommt das Kind zur Welt, leidet es wahrscheinlich unter einer starken Gelbsucht und einer Blutarmut. Folgen können Wassereinlagerungen unter der Haut, im Bauchraum und in der Lunge oder eine Herzschwäche sein. Das Kind kann auch noch im Mutterleib sterben. Ist es zu so einer sogenannten fetalen Erythroblastose gekommen, versuchen Ärzte bei schweren Verläufen den Tod des Kindes zu verhindern, indem sie ihm noch im Bauch der Mutter Bluttransfusionen verabreichen.
Kommt die rhesusnegative Frau während der Schwangerschaft nicht in Kontakt mit den Rhesus-Antigenen ihres Kindes, besteht noch während der Geburt das Risiko, dass sich kindliches Blut mit mütterlichem mischt. Für das Neugeborene ist das nicht so schlimm, es ist ja dann auf der Welt. Wird die Frau danach aber noch mal schwanger mit einem rhesuspositiven Kind, wandern die Antikörper von der Schwangerschaft davor nun durch die Plazenta und können den Fötus schädigen.
Die Anti-D-Prophylaxe
Um zu verhindern, dass es zu diesen schweren Reaktionen während der Schwangerschaft kommt, bekam bis vor Kurzem jede rhesusnegative Schwangere vorsorglich eine sogenannte Anti-D-Prophylaxe. Inzwischen lässt sich der Rhesusfaktor des Ungeborenen auch über das mütterliche Blut bestimmen. Dieses Verfahren muss die Krankenkasse zahlen. So soll verhindert werden, dass unnötige Anti-D-Prophylaxen durchgeführt werden.
Ist die Mutter rhesusnegativ und stellt sich heraus, dass das Kind rhesuspositiv sein wird, gibt es weiterhin die Prophylaxe. Frauen werden damit während der Schwangerschaft und kurz nach der Geburt Antikörper verabreicht, die sich gegen die D-Antigene richten.
Das hat folgenden Effekt: Für den Fall, dass das Kind rhesuspositiv sein wird und Erythrozyten aus dem Kind ins Mutterblut gelangen, fangen diese künstlich zugegebenen Anti-D die kindlichen Blutzellen ab, bevor das Immunsystem der Mutter sie bemerkt. Die Dosis der Prophylaxe ist so ausbalanciert, dass sie den gewünschten Effekt hat, aber dem Kind nicht schadet.
All diese Risiken bestehen bei den Antikörpern gegen die A- und B-Antigene nicht, da sie zu groß sind, um die Plazenta zu überwinden.
Artikel Abschnitt: Kann die Blutgruppe beeinflussen, wie wir mit Krankheiten fertigwerden?
Kann die Blutgruppe beeinflussen, wie wir mit Krankheiten fertigwerden?
Das Beispiel Malaria
Ein wichtiges Beispiel von einer Assoziation zwischen Blutgruppen und dem Krankheitsverlauf ist Malaria. Verantwortlich für die Erkrankung ist ein winziger Parasit aus der Gattung Plasmodium. Es gibt verschiedene Arten, die Menschen infizieren können. Das am meisten gefürchtete ist das Plasmodium falciparum. Übertragen werden die Plasmodien durch weibliche Anopheles-Mücken. Einmal im Körper, befallen die Parasiten zuerst die Leber und gehen dann nach ein paar Reifungsschritten ins Blut über. Dort vermehren sie sich. Dazu brauchen sie die roten Blutzellen: Sie dringen in die Erythrozyten ein und teilen sich so exzessiv, dass die Blutzelle platzt. Mit der Zeit synchronisieren alle Malariaerreger in den Blutzellen ihre Reifungszyklen, sodass mit fortschreitender Erkrankung alle 48 bis 72 Stunden eine Vielzahl von Blutzellen zugrunde geht. Äußerlich zeigt sich das in Fieberwellen, die jeweils auf die Zerstörung der Blutzellen folgen.
Entstanden unter dem Druck von Malaria neue Blutgruppen?
Malaria hat die Entwicklung des Menschen stark beeinflusst. "Weil es Kinder betrifft“, sagt Jürgen May. Nach Angaben der Weltgesundheitsorganisation (WHO) sterben jährlich 600.000 Menschen an Malaria. Davon sind ungefähr drei Viertel Kinder unter fünf Jahren. "Und die Kinder, die sterben, können natürlich keine Nachkommen haben. Die Faktoren, die dazu führen, dass ein Individuum sich nicht weiter fortpflanzen kann, formen die Nachkommenschaft.“
Im Laufe einer Malariainfektion lässt sich insbesondere bei schweren Verläufen dieses seltsame Spiel im Blut der Erkrankten beobachten: Mehrere Erythrozyten legen sich aneinander, sodass sie unter dem Mikroskop wie eine Rosette aussehen. Die Bildung dieser Rosetten kann unter anderem zu Entzündungen in den Gefäßen und in der Folge dann zu Infarkten führen. Sie treten stärker auf, wenn Menschen mit den Blutgruppen A, B und AB schwer an Malaria erkranken.
Blutgruppe 0 hat bei Malaria Vorteile
2007 ist eine Studie erschienen, in der die beiden Autorinnen zahlreiche klinische Berichte untersucht haben, um zu ermitteln, ob die Malaria-Verlaufsart im Zusammenhang mit der Blutgruppe gesehen werden kann. Sie kamen ebenfalls nur zu dem Schluss, dass die Blutgruppe 0 von Vorteil sein kann. Sie stellten außerdem fest, dass in Gebieten mit besonders hohen Malaria-Vorkommen die Blutgruppe 0 außergewöhnlich häufig vertreten ist: Im Amazonasgebiet oder in Nigeria haben bis zu 90 Prozent der Menschen die Blutgruppe 0. In Europa beispielsweise, wo die Menschen keiner Malaria ausgesetzt sind, halten sich A und 0 die Waage und A kommt in einigen Regionen sogar häufiger vor.
"Bei Parasiten wie den Malariaparasiten, aber auch bei Viren und Bakterien, ist das Eindringen in die Zellen des Wirtes nie ein zufälliger Prozess“, sagt Jürgen May. "Die Erreger wandern nicht einfach so durch die Zellmembran, sondern sie docken immer an ein bestimmtes Eiweiß an der Oberfläche an, an einen sogenannten Rezeptor, und dringen dann in einem sehr gerichteten Prozess ein.“ Jeder Parasit, jedes Virus, jedes Bakterium hat einen eigenen Weg, sich Zugang zu den Zellen zu verschaffen.
Im Fall eines bestimmten Malariaplasmodiums haben Forscher etwas Erstaunliches festgestellt: Das Plasmodium vivax braucht einen bestimmten Rezeptor, um in die Erythrozyten eindringen zu können. Dieser Rezeptor gehört zu einer bestimmten Blutgruppe, die sich Duffy nennt. Sie ist vielen nicht so geläufig, spielt aber ebenfalls eine wichtige Rolle in der Transfusionsmedizin. Wenn jemand eine Blutspende erhält, die einen anderen Duffy-Typ aufweist als das eigene Blut, kann es zu Komplikationen kommen.
"Die Duffy-Blutgruppe fehlt komplett bei Westafrikanern“, sagt Jürgen May. "Und dadurch kann Plasmodium vivax nicht in die roten Blutkörperchen eindringen, was zur Folge hat, dass in dieser Gegend Plasmodium vivax als Malariaerreger nicht vorkommt.“
Malaria ist nicht das einzige Beispiel
Es gibt eine Reihe solcher Parallelen zwischen der Blutgruppe und der Reaktion auf Infektionen, die ebenfalls nahelegen, dass gewisse Blutgruppen einen evolutionären Vorteil geboten haben. Nicht immer sind die Effekte so deutlich im Blut zu sehen wie bei Malaria. Und nicht immer ist die Blutgruppe 0 der schützende Faktor.
Menschen mit der Blutgruppe 0, die an Cholera erkrankt sind, können beispielsweise unter sehr viel heftigeren Verläufen leiden als Menschen mit anderen Blutgruppen. Cholera wird durch ein Bakterium ausgelöst: Vibrio cholerae. Dieses Bakterium sondert einen Giftstoff ab, das Choleratoxin. Dieses Toxin bindet an bestimmte Bindungsstellen, auch Rezeptoren genannt, an der Darmschleimhaut und ruft extrem starken Durchfall hervor. So stark, dass die Erkrankten oft nur noch weiß-trübe, wässrige Flüssigkeit ausscheiden und stark dehydrieren.
Bei der Schwere der Erkrankungen spielen vermutlich die Antigene eine Rolle, die auf den Erythrozyten der Blutgruppen A, B und AB vertreten sind. Sie schwächen möglicherweise das Bindungsverhalten des Cholera-Toxins an die passenden Bindungsstellen, auch Rezeptoren genannt, auf der Darmschleimhaut ab. So lässt sich erklären, warum Menschen mit der Blutgruppe 0 stärker unter der Infektion leiden können.
Auch für Corona gibt es Hinweise
Im Zuge der Corona-Pandemie sind einige Studien herausgekommen, die sich ebenfalls mit dem Einfluss von Blutgruppen auf den Verlauf einer Corona-Infektion beschäftigen. Eine davon deutet beispielsweise an, dass Menschen mit der Blutgruppe A ein 50 Prozent höheres Risiko haben, einen schweren Verlauf zu erleiden.
Frühere Studien, die auf Basis von Daten aus dem SARS-Ausbruch 2002/2003 durchgeführt wurden, haben jedoch an recht kleinen Probandengruppen gezeigt: Infizierte mit der Blutgruppe 0 waren sogar teils resistent gegen die Erreger. Ein Grund könnten die Antikörper sein, die sie gegen die A- und B-Blutgruppe tragen. Die Vermutung: Diese Antikörper könnten an einen bestimmten Rezeptor angedockt haben, was das Virus wiederum davon abgehalten haben könnte, in Lungenzellen einzudringen. Das wurde zumindest in Zellkulturen festgestellt.
Nicht einfach auf jeden Menschen übertragbar
Im Fall des damaligen Ausbruchs zeigte sich aber auch, dass hohe Antikörper-Konzentrationen im Blut nötig waren, um resistent gegen die Erreger zu sein. Nicht bei jedem Menschen sind die Antikörper-Konzentrationen gleich. Sie können sich sogar je nach Region, in der die Person lebt, unterscheiden. Eine Studie aus Südostasien zeigte vor einigen Jahren, dass Menschen in industrialisierten Ländern wie Japan eher niedrige Antikörper-Konzentrationen aufwiesen, wohingegen Menschen aus weniger entwickelten Ländern – hier wurde Laos einbezogen – höhere Antikörper-Konzentrationen hatten.
Artikel Abschnitt: Muss ich mich je nach Blutgruppe vor bestimmten Krankheiten besonders in Acht nehmen?
Muss ich mich je nach Blutgruppe vor bestimmten Krankheiten besonders in Acht nehmen?
"Nicht jede Assoziation, die man findet, hält sich in Folgestudien“, sagt Jürgen May vom Bernhard-Nocht-Institut. Manchmal macht schon eine andere Region einen Unterschied. Auch die Auswahl der Probanden spielt eine Rolle, das Studiendesign beeinflusst ebenfalls das Ergebnis und sogar Umweltfaktoren können Einfluss nehmen. Aber: Wenn unterschiedliche Studien wiederholt zu ähnlichen Ergebnissen kommen, darf man die Ergebnisse schon als robust bezeichnen. Die Verbindung zwischen Malaria und der Blutgruppe 0 tritt zum Beispiel immer wieder auf.
Über den Autor:
Quellenangaben zum Artikel:
Social Sharing:
Artikel Überschrift:



AB Positiv 34 Jahre Ich liege komplett flach, sobald eins meiner Kinder mit nen Schnupfen nach Hause kommt. Hatte als Kind selbst auch häufig starke Erkältungen. Meine Frau hat nie etwas mit Erkältung zu tun. Dennoch >jetzt kommt’s< Meine Frau die sehr sehr selten Krank wird, hatte 2x Corona. Ich… Weiterlesen »
Menschen mit Blutgruppe Rh-Negativ (10-15%, im Baskenland wohl um 40%) sollen einen höheren IQ als der Rest der Menschen haben. Das dürfte ja leicht in Statistiken nachzuprüfen sein, wenn jemand eine Solche kennt. Es heißt, diese Menschen zeigen starkes Interesse an Wissenschaft, aber auch Themen wie UFOs und Parapsychologie. Unter… Weiterlesen »
Ich habe Blutgruppe 0+ und es deckt sich mit meinen Erfahrungen über 66 Jahre. Ich habe sehr nur sehr selten Infektionskrankheiten gehabt. Wenn mich mal etwas erwischt hat war es immer in extrem kurzer Zeit überstanden, sehr oft war ich schon nach einem Tag Fieber mit extrem viel Schlaf wieder… Weiterlesen »