Artikel Kopfzeile:
Kinderwunsch
Das solltest du über künstliche Befruchtungen wissen
Immer mehr Menschen nehmen Kinderwunschbehandlungen in Anspruch. Welche Methoden es gibt und für wen sie infrage kommen.
Sprungmarken des Artikels:
Artikel Abschnitt: Für wen kommt eine künstliche Befruchtung infrage?
Für wen kommt eine künstliche Befruchtung infrage?
Viele Gründe für die Kinderlosigkeit
Gründe dafür gibt es viele: Bei Frauen kann der Zyklus oder der Eisprung gestört sein – etwa durch Krankheiten wie Endometriose oder das PCO-Syndrom. Beim Mann liegt es meist an der Qualität des Spermas: Der Körper produziert zum Beispiel zu wenig Sperma oder die Spermien sind nicht beweglich genug.
Auch Infektionskrankheiten, das Körpergewicht und insbesondere das Alter können die Fruchtbarkeit bei beiden Geschlechtern einschränken. In diesem Artikel erklären wir die Gründe für einen unerfüllten Kinderwunsch detailliert.
Neben heterosexuellen Paaren gibt es viele LGBTQ-Paare, die sich ein Baby wünschen, aber aus biologischen Gründen kein gemeinsames Kind bekommen können.
Um den Wunsch nach einem eigenen Kind zu erfüllen, kann diesen Paaren eine künstliche Befruchtung helfen.
Artikel Abschnitt: Wie läuft eine künstliche Befruchtung ab?
Wie läuft eine künstliche Befruchtung ab?
Methoden der Befruchtungshilfen
Die häufigste Technik innerhalb des Körpers ist die sogenannte Intrauterine Insemination (IUI). Der Arzt oder die Ärztin bringt dabei das aufbereitete Sperma mithilfe einer Spritze direkt in die Gebärmutter der Frau ein. Hier müssen die Samenzellen selbst zur Eizelle finden.
Eine weitere Option ist der Intratubare Gametentransfer (GIFT). Dabei werden die Eierstöcke der Frau zunächst mit Hormonen stimuliert. Das Ziel ist es, mehrere Eizellen heranreifen zu lassen und die Chance auf eine Befruchtung zu erhöhen. Das ärztliche Personal entnimmt der Frau anschließend die Eizellen und spritzt sie zusammen mit dem aufbereiteten Sperma in einen der beiden Eileiter. Auch hier müssen die Spermien selbstständig eine Eizelle befruchten. Das Ei muss dann in die Gebärmutter wandern und sich dort einnisten. Die GIFT-Methode ist jedoch nicht so erfolgreich wie die anderen Techniken und führt häufiger zu Eileiterschwangerschaften. Deshalb setzen Mediziner:innen sie heute nur noch selten ein.
Methoden der künstlichen Befruchtung
Unter den eigentlichen künstlichen Befruchtungen unterscheiden Reproduktionsmediziner:innen folgende Methoden:
- In-ivtro-Fertilisation (IVF): Auch hier entnehmen die Ärzt:innen der Frau nach einer Hormonstimulation zunächst mehrere Eizellen. Diese bringen sie zusammen mit den Samenzellen des Partners in eine Nährlösung auf einer Petrischale. Dort kommt es anschließend im Idealfall zur Befruchtung. Maximal drei befruchtete Eizellen kommen dann für einige Tage in einen Brutschrank, wo sie sich zu Embryonen weiterentwickeln. Meist werden nun zwei, aber höchstens drei Embryos über einen dünnen, biegsamen Schlauch (Katheter) in die Gebärmutter eingebracht. Mediziner:innen nehmen oftmals mehrere Embryonen, um den Erfolg auf eine Schwangerschaft zu erhöhen.
- Intracytoplasmatische Spermieninjektion (ICSI): Diese Methode ist eine Abwandlung der In-vitro-Fertilisation. Dabei injizieren die Mediziner:innen ein Spermium mit einer dünnen Nadel direkt in die Eizelle in einer Petrischale. Danach folgen die gleichen Schritte wie bei der klassischen IVF-Behandlung.
- Kryotransfer: Nicht selten bleiben bei IVF und ICSI befruchtete Eizellen übrig. Von einer Kryokonservierung sprechen Ärzt:innen, wenn diese eingefroren werden. Sie können später für einen zweiten Versuch aufgetaut werden und anschließend in die Gebärmutter eingesetzt werden (Kryotransfer). So muss die Frau die Hormonstimulation und Eizellentnahme nicht noch einmal wiederholen.
Bei den verschiedenen Methoden unterscheiden Expert:innen außerdem zwei Arten je nach Herkunft des Samens: Bei der homologen Befruchtung nutzen sie das Sperma des Partners; bei der heterologen Befruchtung verwenden sie das Sperma eines Samenspenders. Letzteres bietet sich zum Beispiel für Paare an, bei denen der Mann unfruchtbar ist. Auch eine Partnerin eines lesbischen Paars kann mithilfe einer Samenspende schwanger werden.
Schwule Paare sind auf eine Eizellspende und/oder eine Leihmutter angewiesen, damit einer der beiden Männer leiblicher Vater werden kann. Auch Frauen, die keine oder nicht mehr genügend Eizellen haben (etwa genetisch bedingt oder durch eine Chemotherapie), können mithilfe einer Eizellspende schwanger werden.
Transpaare, die keine geschlechtsangleichende Operation unternommen haben, können oftmals auf natürlichem Wege Eltern werden. Transmänner, die eine funktionierende Gebärmutter haben, können schwanger werden, und Transfrauen mit männlichen Geschlechtsorganen können ein Kind zeugen. Funktioniert das nicht, kommt auch für Transpaare eine künstliche Befruchtung infrage – je nach individueller Situation mit oder ohne Samen- oder Eizellspende und Leihmutter.
Weitere Infos zum Thema Leihmutterschaft findet ihr in diesem Quarks-Artikel.
Artikel Abschnitt: Wie ist die rechtliche Situation?
Wie ist die rechtliche Situation?
Das Embryonenschutzgesetz
Was erlaubt ist und was nicht, regelt das Embryonenschutzgesetz von 1991. Ausdrücklich verboten sind in Deutschland sowohl Eizellspende als auch Leihmutterschaft. Ärzt:innen, die diese Leistungen anbieten oder darüber beraten, machen sich strafbar.
Auch die IVF- und ICSI-Behandlungen sind im Embryonenschutzgesetz streng geregelt. Es gilt zum Beispiel die Dreierregel: Mediziner:innen dürfen nicht mehr als drei befruchtete Eizellen zu Embryonen entwickeln lassen und anschließend einsetzen. Auch die genetische Untersuchung der Embryonen ist verboten. Das Geschlecht darf nur in Einzelfällen (zum Beispiel bei geschlechtsgebundenen Erbkrankheiten) und nach Prüfung einer Ethikkommission bestimmt werden. Embryonen zu klonen oder genetisch zu verändern ist streng verboten und unter Strafe gestellt. Auch das Einfrieren von bereits geteilten Embryonen (Zweizellern) ist strafbar.
Embryonenspende rechtlicher Graubereich
Die Embryonenspende ist ein rechtlicher Graubereich – sie ist weder ausdrücklich erlaubt noch verboten. Paare, die eingefrorene Embryonen nicht mehr benötigen, können sie also grundsätzlich an andere Kinderwunschpaare abgeben. Die kommerzielle Embryonenspende, also der Verkauf von Embryonen, ist jedoch verboten und wird unter Strafe gestellt.
Die Samenspende ist erlaubt und grundsätzlich können alle Frauen (hetero- und homosexuelle Paare, Alleinstehende) eine künstliche Befruchtung damit durchführen. Eine staatliche Bezuschussung gibt es jedoch nur für heterosexuelle Paare und für lesbische Paare nur in einigen Bundesländern (siehe Grafik). Und: Einige Mediziner:innen und Samenbanken lehnen lesbische und unverheiratete Paare sowie alleinstehende Frauen ab.
Krankenkassen übernehmen Kosten teilweise
Die Krankenkassen übernehmen die Hälfte der Kosten bei verheirateten heterosexuellen Paaren – und auch nur, wenn der Samen vom Ehemann stammt, und in der Regel nur für drei Versuche. Auch die Kryokonservierung, also das Einfrieren von übrig gebliebenen, befruchteten Eizellen, übernehmen die Kassen nicht.
Ein Behandlungszyklus kostet etwa 3500 Euro. Das Einfrieren und Lagern von befruchteten Eizellen für sechs Monate kostet rund 700 Euro, ein Kryotransfer (also das Auftauen und Einsetzen der Eizellen) etwa 1000 Euro.
Weitere Angaben zum Artikel:
Samenspende versus Eizellspende
Einige Menschen sind dafür, das Gesetz zu modernisieren und die Eizellspende zu legalisieren. Das sind die wichtigsten Pro-Argumente:
- Frauen und Männer mit Kinderwunsch würden gleichgestellt werden.
- Eine Legalisierung würde den Eizell-Tourismus verhindern: Viele Paare fahren derzeit ins Ausland (zum Beispiel Spanien oder Tschechien), wo die Eizellspende erlaubt ist. Unter welchen finanziellen und medizinischen Bedingungen die Frauen dort spenden, ist jedoch nicht bekannt.
- Die Spende im Ausland ist in der Regel anonym. In Deutschland hingegen gilt das sogenannte Recht auf Kenntnis der eigenen Abstammung. Die Kinder könnten sich wie bei der Samenspende informieren, wer ihre leibliche Mutter ist.
Gegner:innen der Eizellspende argumentieren hingegen mit diesen Kontra-Argumenten:
- Die Eizellspende dauert im Gegensatz zur Samenspende mehrere Wochen und ist mit einem Eingriff verbunden.
- Das Risiko für Spenderin und Empfängerin ist durch den medizinischen Fortschritt zwar deutlich gesunken, ein Restrisiko bleibt aber: Bei einer von 100 Spenderinnen kommt es zu Komplikationen bei der Eizellentnahme. Frauen, die durch eine Eizellspende schwanger werden, haben ein erhöhtes Risiko für eine bestimmte Form von Bluthochdruck.
- Eizellspenderinnen würden in Deutschland keine hohe Summe, aber eine Aufwandsentschädigung bekommen. Gegner:innen befürchten, dass Frauen aus finanzieller Not heraus spenden und dass die Spende kommerzialisiert wird.
- Sie befürchten auch, dass das Kind später Identitätsprobleme bekommt, weil zwei Mütter an seiner Entstehung beteiligt sind (die eine spendet die Eizelle und die andere trägt das Kind aus und zieht es groß).
Artikel Abschnitt: Wie viele künstliche Befruchtungen gibt es pro Jahr?
Wie viele künstliche Befruchtungen gibt es pro Jahr?
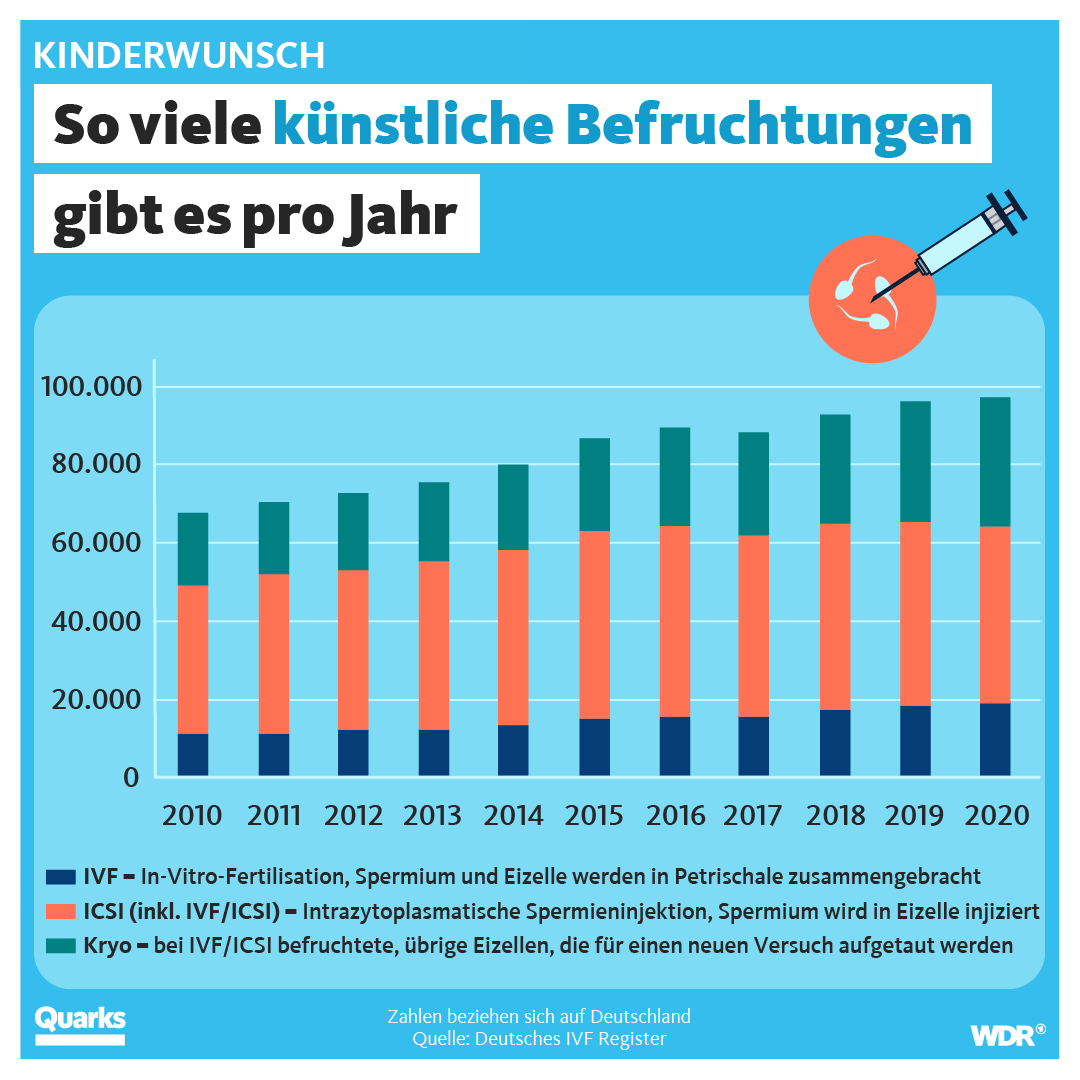
Die Zahl der künstlichen Befruchtungen hat über die Jahre fast kontinuierlich zugenommen (siehe Grafik). Im Jahr 2020 gab es knapp 100.000 Behandlungen. Ein Grund für diese Zunahme ist, dass Paare in Deutschland ihre Kinderplanung immer weiter hinausschieben und mit dem Alter die Wahrscheinlichkeit sinkt, auf natürlichem Wege schwanger zu werden.
Im Jahr 2019 sind 21.588 Kinder durch künstliche Befruchtung auf die Welt gekommen. Vergleicht man diese Zahl mit den Neugeborenen insgesamt, machen sie jedoch nur knapp drei Prozent aus. Das entspricht etwa einem Kind pro Schulklasse.
Artikel Abschnitt: Wie erfolgreich sind künstliche Befruchtungen?
Wie erfolgreich sind künstliche Befruchtungen?
Diese Raten sind jedoch ein Durchschnitt aller behandelten Kinderwunschpaare. Die individuelle Erfolgsrate ist sehr unterschiedlich und hängt von verschiedenen Faktoren ab: Die verbleibende Fruchtbarkeit, der allgemeine Gesundheitszustand und insbesondere das Alter der werdenden Mutter spielen hierbei eine Rolle. Denn mit steigendem Alter sinkt auch die Wahrscheinlichkeit, durch eine künstliche Befruchtung schwanger zu werden.
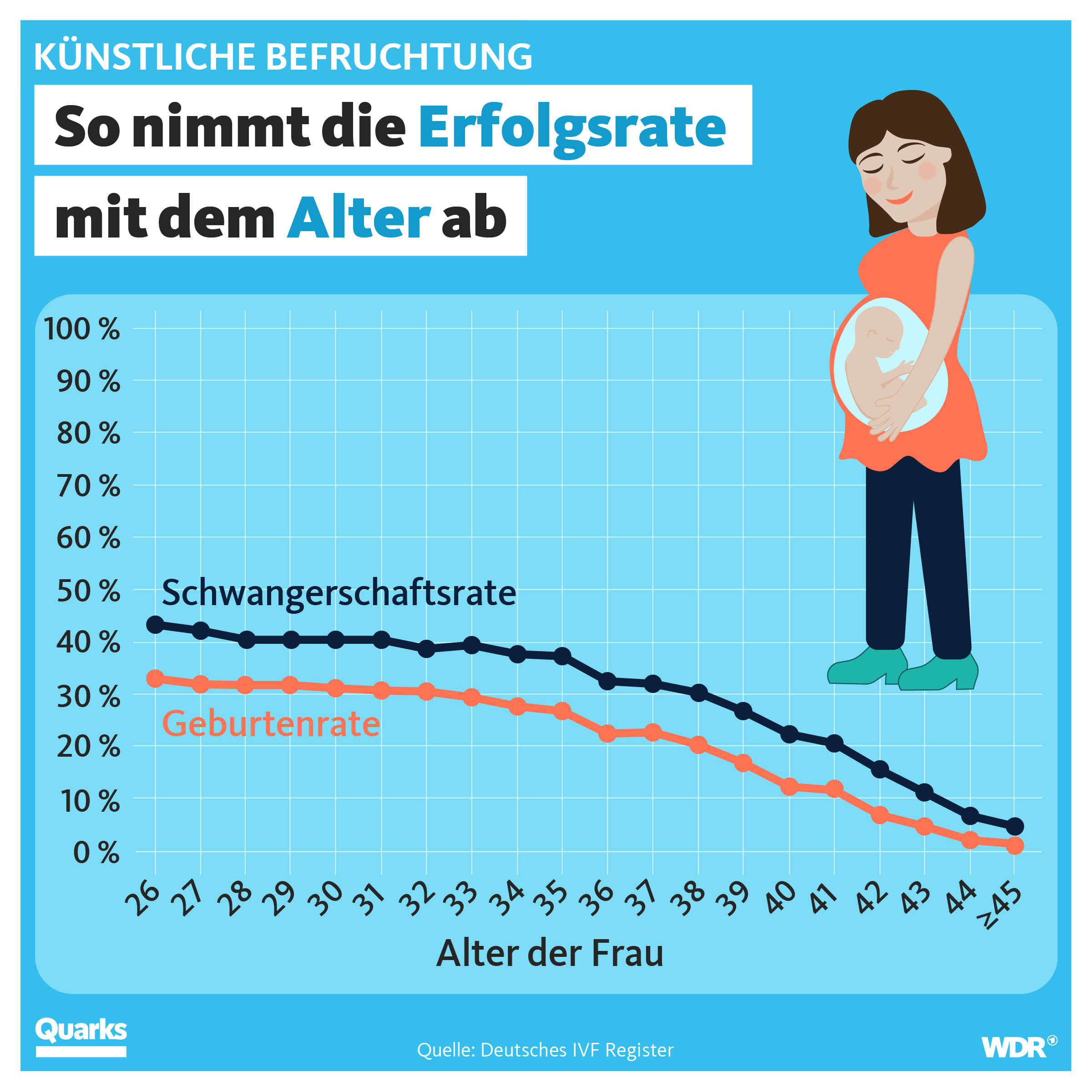
Die gute Nachricht: Wenn es ein Paar mehrmals versucht, erhöht es die Chance auf eine Schwangerschaft. Nach der zweiten Behandlung liegt die aufsummierte Schwangerschaftsrate bereits bei 52 Prozent, nach drei Versuchen bei gut 61 Prozent. Nach vier Behandlungen sind knapp 66 Prozent, also etwa zwei von drei Kinderwunschpatientinnen schwanger.
Artikel Abschnitt: Gibt es Risiken oder Gefahren?
Gibt es Risiken oder Gefahren?
Die betroffenen Frauen leiden unter Schmerzen, Übelkeit und Atemnot und sollten sich sofort an ihre Ärztin oder ihren Arzt wenden. Auch die Eizellentnahme ist grundsätzlich sehr sicher. Bei etwa einer von 100 Frauen treten jedoch Komplikationen wie Blutungen, Verletzungen oder Infektionen auf.
Emotionale Belastung
Unabhängig von diesen körperlichen Risiken kann eine Kinderwunschbehandlung emotional sehr belastend sein. Viele Paare sind sehr enttäuscht, wenn es nicht direkt beim ersten Versuch klappt, und müssen sich erst zu einem zweiten Versuch motivieren.
Wenn die künstliche Befruchtung erfolgreich war, verläuft die Schwangerschaft in der Regel ganz normal. Auch das Kind entwickelt sich für gewöhnlich wie ein Baby, das auf natürlichem Wege gezeugt wurde. Es gibt jedoch Hinweise darauf, dass es nach einer künstlichen Befruchtung etwas häufiger zu Fehlbildungen kommt als nach einer natürlichen Befruchtung.
Häufiger Mehrlingsschwangerschaft
Zu beachten ist auch, dass es bei einer Kinderwunschbehandlung deutlich häufiger zu einer Mehrlingsschwangerschaft kommt, da die Mediziner:innen in den meisten Fällen zwei Embryonen einsetzen. Im Jahr 2019 haben knapp 18 Prozent der schwangeren Patientinnen Zwillinge und 0,5 Prozent Drillinge bekommen. Wenn eine Frau Mehrlinge erwartet, gilt sie als Risikopatientin: Es kommt häufiger zu Frühgeburten und Komplikationen bei der Geburt.
Weitere Angaben zum Artikel:
Single Embryo Transfer
Die Lösung ist, nur einen Embryo in die Gebärmutter einzubringen (sogenannter Single Embryo Transfer). So wird es in vielen skandinavischen Ländern praktiziert. In Schweden beispielsweise beträgt die Zwillingsrate nach künstlicher Befruchtung weniger als fünf Prozent.
Dem Deutschen IVF-Register zufolge fehlen zwei Dinge, damit sich der Single Embryo Transfer in Deutschland durchsetzt: Zum einen müssten die Kinderwunschpaare besser über die Chancen und Risiken von mehreren Embryos aufgeklärt werden. Zum anderen fehle der finanzielle Anreiz. Würden die Krankenkassen das Einfrieren der überzähligen befruchteten Eizellen übernehmen, würden sich mehr Paare für den Single Embryo Transfer entscheiden.
Auch eine Lockerung des Embryonenschutzgesetzes würde helfen: Dürften die Mediziner:innen mehr als drei Eizellen befruchten und die Embryonen länger beobachten, könnten sie gezielt dasjenige auswählen, das die besten Chancen hat.
Über den Autor:
Quellenangaben zum Artikel:
Social Sharing:
Artikel Überschrift:






Vor kurzem habe ich ein ukrainisches Gesetz über Leihmutterschaft gefunden, das ins Deutsche übersetzt wurde. Sehr nützliche Informationen, ich rate allen, die an diesem Thema interessiert sind, sie zu lesen. https://leihmutterschaft-zentrum.de/pdf/leihmuttershaft_law.pdf
Wir haben unsere süsse Blondine durch Private Samenspende /natural insemination erhalten.Unkompliziert und angenehm .