Sprungmarken des Artikels:
Inhalt
- Omikron: Was ist bei mutierten Varianten anders?
- Ist Omikron wirklich weniger gefährlich?
- Wirkt die Impfung gegen Omikron trotzdem?
- Kann ich mich mit Omikron erneut anstecken?
- Können Schnelltests die Omikron-Variante nachweisen?
- Wie verbreitet ist Omikron schon in Deutschland?
- Wie wird sich das Virus in Zukunft verändern?
- Kann man Mutationen aufhalten?
- Omikron: Was ist bei mutierten Varianten anders?
- Ist Omikron wirklich weniger gefährlich?
- Wirkt die Impfung gegen Omikron trotzdem?
- Kann ich mich mit Omikron erneut anstecken?
- Können Schnelltests die Omikron-Variante nachweisen?
- Wie verbreitet ist Omikron schon in Deutschland?
- Wie wird sich das Virus in Zukunft verändern?
- Kann man Mutationen aufhalten?
Artikel Abschnitt:
Bislang sind verschiedene Subtypen der Variante bekannt:
- BA.1 wurde zunächst in Südafrika entdeckt.
- BA.2 war Ende Februar für die meisten Infektionen in Deutschland verantwortlich.
- BA.3 tauchte bereits im Januar auf, konnte sich aber nie durchsetzen.
- BA.4 macht derzeit weniger als zehn Prozent der Infektionen aus.
- BA.5 dominiert mit knapp 90 Prozent das Infektionsgeschehen (Daten von Ende Juli).
Darüber hinaus verbreiten sich noch weitere Rekombinanten der Omikron-Variante in Deutschland, sie sind Mischtypen aus Omikron und anderen Varianten. Besonders stark ausgebreitet haben sich in Deutschland die Varianten XBB1 und XBF. Bisher schätzen Forschende diese Varianten nicht als besonders besorgniserregend ein.
Die meisten der bisherigen Informationen aus Studien und tatsächlichen Beobachtungen aus dem Infektions- und Krankheitsgeschehen basieren auf den ersten Omikron-Varianten (BA.1 und BA.2). Doch es kommen immer mehr neue Erkenntnisse zur derzeit dominierenden Variante BA.5 hinzu. Das wissen wir bis jetzt.
iframe embed
Artikel Abschnitt: Omikron: Was ist bei mutierten Varianten anders?
Omikron: Was ist bei mutierten Varianten anders?
Unter Omikron werden die verschiedenen Subtypen wie BA.2 oder BA.5 zusammengefasst, die wiederum auch Subtypen aufweisen (zum Beispiel BA.2.3).
Artikel Abschnitt:
Artikel Abschnitt:
Mutationen am Spike-Protein
Viren mutieren immer – da ist SARS-CoV-2 eben keine Ausnahme. Omikron und auch die anderen besorgniserregenden Varianten sind aber besondere Ausprägungen von diesem natürlichen Prozess.
Mutationen treten als zufällige Kopierfehler auf, wenn das Virus sein Erbgut von insgesamt rund 30.000 Einzelbausteinen, den Nukleotiden, vervielfältigt.
Eine einzelne Mutation nennt sich Punktmutation. Sie hat oftmals keinen Einfluss darauf, wie das Virus aussieht oder sich verhält. Bedeutsam wird es aber dann, wenn die Mutationen an wichtigen Stellen auftreten, oder auch, wenn sich mehrere Mutationen gegenseitig stabilisieren oder erst zusammen zu einer Veränderung der Form oder des Virusverhaltens führen.
Das können Mutationen verändern
Beim Coronavirus (und daher auch bei der Omikron-Variante) ist es das Spike-Protein, mit dem das Virus in die Zellen eindringt. Diese Stellen am Spike-Protein sind besonders relevant:
- die Rezeptor-Bindungsdomäne
- der N-terminale Bereich
- die Furinspaltstelle
Einzelne Mutationen, besonders aber die Kombination bestimmter Mutationen an diesen Stellen können
- zu einer verstärkten oder verminderten Ansteckung führen
- die Symptome verändern
- den Krankheitsverlauf beeinflussen
Weitere Angaben zum Artikel:
Das passiert bei einer Mutation
- Deletion: Ein Nukleotid wird entfernt oder geht verloren.
- Insertion: Ein Nukleotid wird fälschlicherweise eingesetzt.
- Substitution: Ein Nukleotid wird durch ein anderes ausgetauscht.
Tatsächlich sind die meisten Mutationen völlig irrelevant. Eine Substitution etwa kann unbedeutend sein, denn aus drei aufeinanderfolgenden Nukleotiden wird später eine Aminosäure. Unterschiedliche Kombinationen dreier Basen können aber zu derselben Aminosäure führen. Daher hat nicht jeder versehentliche Austausch Folgen.
Anhand der Analyse aller bisher nachgewiesenen Mutationen des neuen Coronavirus zeigt sich auch: Manche Teile des Genoms mutieren weitaus häufiger als andere.
Artikel Abschnitt:
Mutationen machen Omikron ansteckender
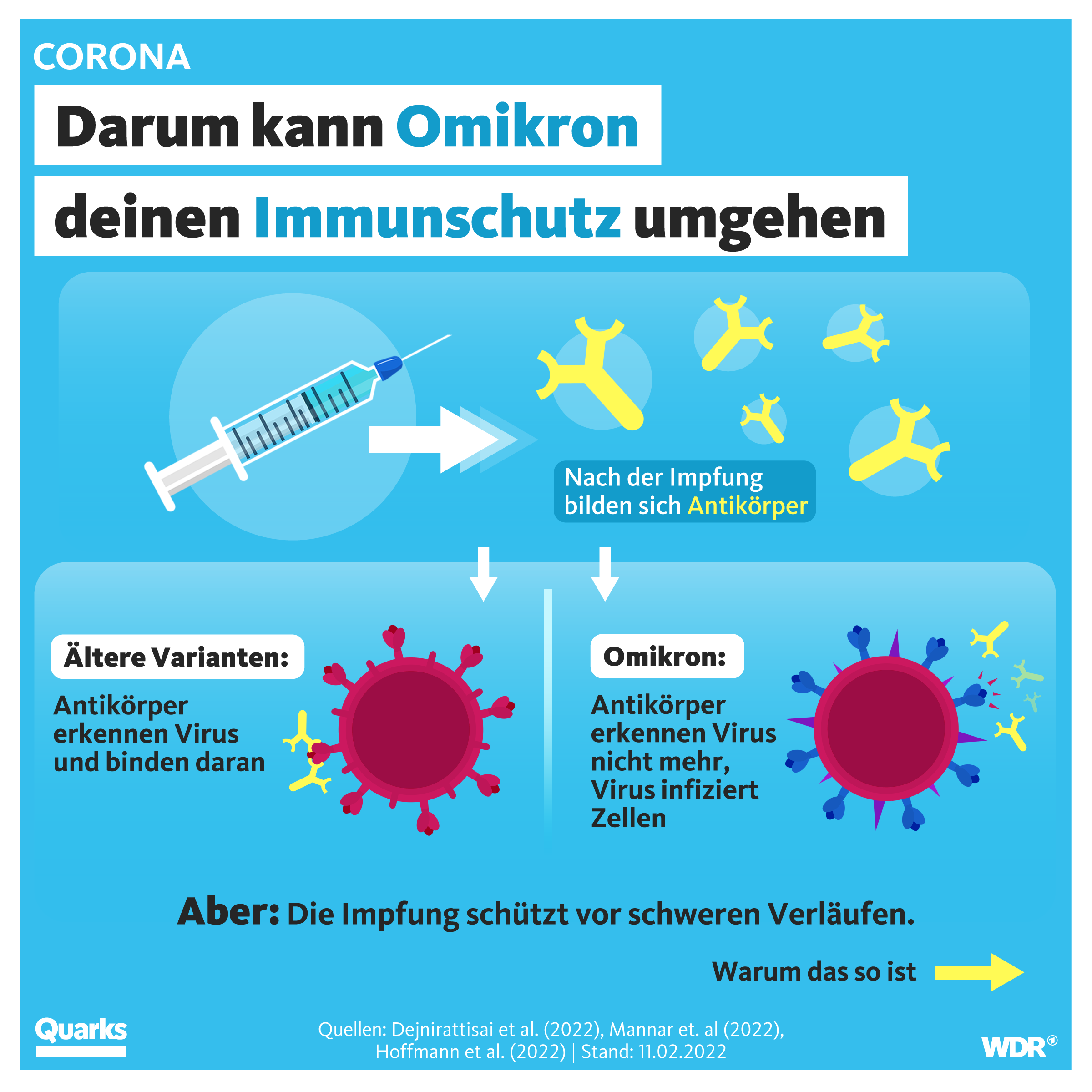
Bei Omikron handelt sich eben um eine Variante mit ungewöhnlich vielen und speziellen Punktmutationen – wodurch sich auch die Struktur des Spike-Proteins verändert hat, mit dem das Coronavirus in menschliche Zellen eindringt. Die auffälligsten Veränderungen bei Omikron sind nach bisherigem Stand:
- Immunflucht:
Das Virus entkommt besser der Immunantwort von Genesenen und Geimpften. Die Wahrscheinlichkeit, sich mit Omikron (wieder) zu infizieren, ist höher. Es kommt häufiger zu Reinfektionen (bei Genesenen) und Durchbruchinfektionen (bei Geimpften). - Stärkere Vermehrung in oberen Atemwegen:
Infizierte sind schneller infektiös, das Virus verbreitet sich wohl häufiger ohne Symptome. Das Virus kann leichter in die Zellen eindringen. Für die dominierende Variante BA.5 ergibt sich laut dem European Center for Disease Prevention and Control (ECDC) ein Verbreitungsvorteil von 13 Prozent gegenüber BA.2. - Geringeres Vordringen in untere Atemwege:
Anteilig gibt es weniger schwere Verläufe an den gesamten Fällen und weniger Sauerstoffbedarf bei Krankenhauspatient:innen. - Andere Symptome:
Appetitlosigkeit, Nachtschweiß sowie Pseudokrupp bei Kindern; Geschmacksverlust ist seltener als bei vorherigen Virusvarianten. - Mögliche Testfehler:
Schnelltests (vor allem mit Nasenabstrich) scheinen eine Infektion vergleichsweise seltener nachzuweisen.
Artikel Abschnitt: Ist Omikron wirklich weniger gefährlich?
Ist Omikron wirklich weniger gefährlich?
- Dafür spricht:
Die Krankheit verläuft bei Omikron-Infizierten im Vergleich zu vorherigen Varianten, insbesondere Delta, häufiger mild – es kommen also im Vergleich weniger Menschen wegen einer Infektion ins Krankenhaus und noch weniger müssen auf die Intensivstation. - Allerdings: Die neuen Omikron-Subtypen BA.4 und BA.5 tragen eine bestimmte Mutation des Delta-Virus (L452R), die mit einem schweren Krankheitsverlauf assoziiert ist. Laut ECDC gibt es aktuell aber keine Anzeichen dafür, dass BA.4 und BA.5 im Krankheitsverlauf Unterschiede gegenüber anderen Omikron-Subtypen zeigen.
- Dagegen spricht:
Omikron verbreitet sich deutlich schneller als etwa die Delta-Variante – laut einer britischen Studie dreimal häufiger. Eine infizierte Person steckt bei Omikron bis zu neun Menschen an, bei der ursprünglichen Variante aus Wuhan waren es noch zwischen zwei und drei.
Omikron hat somit das Potenzial, viele Menschen gleichzeitig zu infizieren. Das könnte am Ende allein über die schiere Masse an Infizierten trotzdem zu sehr vielen schwer erkrankten Menschen führen – auch wenn die Gefahr von Omikron für das Individuum nach bisherigem Forschungsstand geringer ist als bei einer Infektion mit der Delta-Variante.
Und: Durch ihre Fähigkeit zur Immunflucht bergen die Subtypen BA.4 und BA.5 noch mal höheres Potenzial, sich schneller zu verbreiten. Deshalb kommt es selbst bei Menschen mit vorhandener Grundimmunität vermehrt zu Infektionen – und damit etwa zu Ausfällen von Ärzt:innen, Pfleger:innen und auch allen anderen Mitarbeitenden.
Schauen wir uns ein paar der Punkte noch mal kurz im Detail an:
Omikron greift die Lunge nicht so stark an
Mit der Omikron-Variante scheint sich das Virus so verändert zu haben, dass es bevorzugt die oberen Atemwege befällt und sich dort sehr schnell vermehren kann. Was das Eindringen zusätzlich erleichtert: Untersuchungen deuten darauf hin, dass die Omikron-Variante nicht wie bisher zwei Zellproteine für das Einschleusen des genetischen Virusmaterials benötigt, sondern nur noch den ACE-2-Rezeptor.
In den unteren Atemwegen hingegen scheint es schlechter zu binden und die Lungenzellen nicht so gut zu infizieren. Daten aus Ländern wie Südafrika, England oder Schottland zeigen, dass Omikron-Infizierte seltener eine Lungenentzündung oder akute Atemnot entwickeln und im Krankenhaus seltener mit Sauerstoff versorgt werden müssen.
Im Vergleich zur Delta-Variante musste in UK nur noch ein Drittel der Infizierten ins Krankenhaus. Insgesamt kam es bislang im Vergleich zur Delta-Variante auch zu weniger Todesfällen bei Omikron. Bei älteren Patient:innen hat die Krankheitsschwere allerdings weniger abgenommen als bei jüngeren – gerade hier kann eine Impfung eine hohe Schutzwirkung erzielen.
Bei BA.5 wiederum scheint sich eine Infektion wieder tiefer in den Bronchien abzuspielen. Entsprechende Risikogruppen sind hier möglicherweise wieder stärker gefährdet.
Zwei mögliche Gründe für weniger schwere Fälle
Grundsätzlich sind die Daten zur Krankheitsschwere derzeit noch schwer auszuwerten, denn: Die Ursache für weniger Hospitalisierungen kann
- in einer harmloseren Virusvariante
- in einer vorliegenden Grundimmunität bei Genesenen und Geimpften liegen
Bei Omikron spielen beide Faktoren eine Rolle.
Mild bedeutet nicht harmlos
Zwar verläuft die Krankheit bei Omikron-Infizierten häufiger mild als bei anderen Varianten – die Bezeichnung “mild” für Covid-19 ist aus Sicht vieler Fachleute allerdings fragwürdig oder irreführend.
Was "milder" Verlauf wirklich bedeutet, erklären wir hier ausführlich.
Auch bei milden Verläufen kann Covid-19 zu Schäden und Komplikationen im Herz-Kreislauf-System führen, zur Beeinträchtigung des Nervensystems etwa über den Geschmackssinn. Untersuchungen zeigen auch bei asymptomatischen Verläufen nachweisbare Schäden an zahlreichen Organen. Derzeit wird angenommen, dass dies auch für Omikron-Varianten gilt.
Omikron und Long Covid
Und: Ein gewisser Anteil aller Infizierten entwickelt Long Covid. Während die meisten Erkrankten, die in diese Kategorie fallen, mit der Zeit wieder ihre frühere Leistungsfähigkeit und Gesundheit zurückerlangen, bleibt vermutlich ein Teil im niedrigen einstelligen Prozentbereich dauerhaft beeinträchtigt.
Long-Covid-Patient:innen klagen oft über Symptome, die denen von ME/CFS gleichen, meist als Chronisches Fatigue-Syndrom bekannt. Dabei handelt es sich um einen chronischen Entzündungs- und Erschöpfungszustand, der alltägliches Leben meist unmöglich macht. Bislang lassen sich die Beschwerden nur lindern und der Alltag dementsprechend umstrukturieren. Eine Heilung gibt es derzeit nicht.
Immerhin: Eine Untersuchung des King’s College in London zeigt, dass das Risiko, an Long Covid zu erkranken, bei einer Omikron-Infektion geringer ausfällt: Es liegt bei 4,4 Prozent. Für die Delta-Variante lag es laut der Stichprobe bei 10,8 Prozent.
Artikel Abschnitt: Wirkt die Impfung gegen Omikron trotzdem?
Wirkt die Impfung gegen Omikron trotzdem?
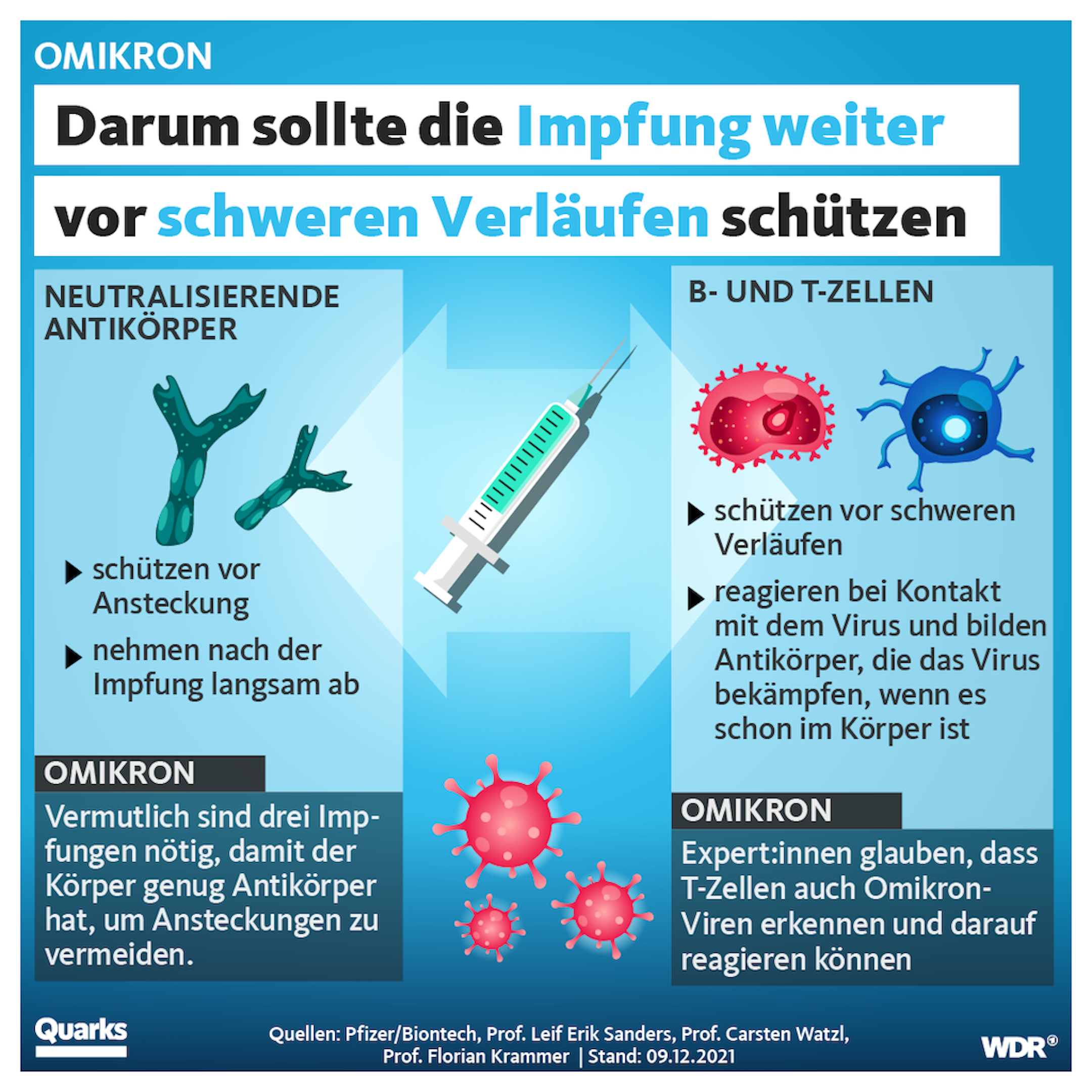
- Schutz vor einer Infektion
- Schutz vor einem schweren Verlauf (Hospitalisierung)
Die Omikron-Variante hat viel Panik bezüglich des Impfschutzes geschürt. Mittlerweile lassen sich mit Vorsicht drei Aussagen treffen:
1. Geimpfte und Genesene infizieren sich leichter und schneller mit Omikron als mit Delta
Der Schutz vor einer Infektion fällt zwei Monate nach zwei Impfdosen auf 30 bis 60 Prozent ab.
Nach etwa fünf Monaten beträgt der Schutz vor einer symptomatischen Infektion nur noch zehn Prozent. Die Booster-Impfung hebt den Schutz kurzfristig auf 65 bis 75 Prozent an – drei Monate später sinkt dieser aber wieder auf etwa 45 bis 50 Prozent ab. Der Schutz vor der derzeit dominierenden Subvariante BA.5 wird wahrscheinlich noch geringer ausfallen. Noch ist die Studienlage dazu eher dürftig.
2. Die Impfung schützt weiterhin gut vor einem schweren Verlauf – bei Omikron ist aber der Booster nötig
Analysen aus England zeigen, dass die Impfung zwei Wochen nach der zweiten Impfdosis zu 67 Prozent vor einer Hospitalisierung schützt, nach sechs Monaten fällt dieser Schutz aber auf 50 Prozent ab. Eine Booster-Impfung erhöhte die Schutzwirkung vor Hospitalisierung wieder auf 68 Prozent gegenüber Ungeimpften – in anderen Analysen liegt die Schutzwirkung sogar in Bereichen von bis zu 90 Prozent oder womöglich noch höher. Ähnliches gilt auch für Kinder und Jugendliche.
Vier Monate nach der Booster-Impfung, gibt die US-Gesundheitsbehörde CDC an, liegt der Schutz vor schweren Verläufen noch immer bei 66 bis 78 Prozent, verglichen mit Ungeimpften. Für Risikopersonen ist eine zweite Booster-Impfung ratsam.
Das Problem: Die meisten Studienergebnisse beziehen sich bisher nicht auf die Subvarianten BA.4 und BA.5. Man kann davon ausgehen, dass sich der Schutz vor schweren Verläufen wegen der hohen Fähigkeit zur Immunflucht der Varianten verschlechtert.
3. Damit der Schutz vor Infektionen länger hält, müssen die Impfstoffe vermutlich angepasst werden
Die niedrige Neutralisationsfähigkeit der Antikörper nach bisherigen Impfungen ist darauf zurückzuführen, dass die Antikörper nicht mehr so gut zur Form der Spike-Proteine von Omikron passen – genau hier hat die Virusvariante besonders viele Mutationen. Überträgt man den genetischen Code von Omikron in angepasste Impfstoffe, dürfte der Impfschutz deutlich höher liegen.
An angepassten Impfstoffen wird derzeit geforscht, sie könnten bereits im September verfügbar sein – so Bundesgesundheitsminister Karl Lauterbach. Risikopersonen sollten jedoch nicht mit einem zweiten Booster warten, sondern sich in der aktuellen Welle mit verfügbaren Impfstoffen schützen.
Mehr zur Wirksamkeit der Impfstoffe und wichtigen Fragen zur Impfung findet ihr hier.
Weitere Angaben zum Artikel:
Wie wird getestet, ob der Immunschutz noch wirkt?
Die Immunantwort testet man mit sogenannten Pseudoviren. Man nimmt dafür andere Viren, beispielsweise HIV oder Lentoviren, und nutzt deren Virushülle, die man mit Spike-Proteinen des Coronavirus ausstattet.
Um die Effekte der einzelnen Mutationen zu testen, stellt man die Pseudoviren mit Spike-Proteinen her, die dieselben Mutationen zeigen wie die neuen Varianten – und testet so nur eine einzige Mutation oder aber mehrere gleichzeitig. Denn klar ist: Einzelne Mutationen können andere Effekte haben als die Kombination der Mutationen.
Artikel Abschnitt: Kann ich mich mit Omikron erneut anstecken?
Kann ich mich mit Omikron erneut anstecken?
Es ist eher selten, dass man sich zweimal hintereinander mit der gleichen Omikron-Subvariante ansteckt. Der Schutz liegt bei etwa 95 Prozent, wie erste Studien für BA.1 und BA.2 zeigen. Mit der Zeit nimmt der Schutz vor Reinfektion ab, allerdings langsamer als nach Impfungen.
Andere Subtypen von Omikron, die sich genetisch mehr unterscheiden, führen jedoch häufiger zu Reinfektionen. Das fällt besonders bei den neuen Varianten BA.4 und BA.5 auf, gegen die Antikörper aus früheren Infektionen, etwa mit BA.2, nicht so viel ausrichten.
Ebenso wird angenommen, dass sehr milde Verläufe weniger gut vor neuen Infektionen schützen. Denn es werden weniger Antikörper gebildet und die spezifische Immunabwehr nur ungenügend trainiert.
Noch weniger Schutz gegen andere Varianten
Eine Omikron-Infektion schützt vermutlich kaum vor Infektionen mit Varianten des Coronavirus, die eher auf dem Wuhan-, Alpha-, Beta- oder Delta-Typen beruhen. Derzeit spekulieren Fachleute, ob mittlerweile von zwei verschiedenen Serotypen gesprochen werden muss – also von zwei vollständig abgrenzbaren Unterarten des Coronavirus:
- dem Omikron-Serotyp
- dem Serotyp, auf dem die bisherigen Varianten beruhen
Wer eine Immunität gegen einen Serotypen aufgebaut hat (durch Infektion oder Impfung) wäre dann – so die Vermutung – nur teilweise vor Reinfektionen mit dem jeweils anderen Serotypen geschützt.
Artikel Abschnitt: Können Schnelltests die Omikron-Variante nachweisen?
Können Schnelltests die Omikron-Variante nachweisen?
Denn: Omikron hat zwar viele Mutationen, sie betreffen aber vor allem das Spike-Protein der Virushülle. Die meisten Schnelltests detektieren aber das Nukleoprotein des Virus. Es sitzt innerhalb der Virushülle und umhüllt die Virus-RNA. Die Pufferlösung der Schnelltests zerstört die Virushülle, sodass das Nukleoprotein freigesetzt und vom Test erkannt werden kann.
Sprich: An der für den Schnelltest relevanten Stelle hat sich durch die Omikron-Mutationen mutmaßlich nichts verändert.

Ist es sinnvoll, verschiedene Tests von verschiedenen Herstellern zu machen?
Eher nein. Stattdessen kann man in einer Tabelle des Paul-Ehrlich-Instituts oder auf schnelltesttest.de nachschauen, wie gut der entsprechende Schnelltest Omikron detektiert. Wichtiger, als verschiedene Tests zu machen, ist sowieso die richtige Ausführung.
Aber: Es gibt erste Hinweise darauf, dass sich Speichelproben aus dem Rachenraum besser eignen, eine Omikron-Infektion zu detektieren, als Proben aus der Nasenschleimhaut. Darauf deutet etwa eine Preprint-Studie aus Südafrika hin. Eine weitere Preprint-Studie zeigt, dass das Virus möglicherweise etwas früher im Rachen in hohen Konzentrationen nachweisbar ist als in der Nase. Einige Fachleute empfehlen deshalb, die Teststrategie dahin gehend anzupassen.
Sicherheit liefern nur PCR-Tests
Wer Kontaktperson ist und/oder Symptome hat, sollte sich ohnehin nicht nur auf Schnelltests verlassen, sondern sich von anderen Menschen isolieren und das Ergebnis eines PCR-Tests abwarten. Denn: Wie auch bei den vorherigen Varianten schlagen die Schnelltests auch bei Omikron erst bei einer hohen Viruslast zuverlässig an. Nur ein PCR-Test kann eine Infektion mit dem Coronavirus sicher diagnostizieren. Übrigens fließen auch nur die PCR-Tests in die Statistik für die Infektionszahlen ein.
Schnelltests sind trotzdem ein wichtiges Instrument, weil zu diesem Zeitpunkt ansteckende Menschen mit hoher Viruslast schnell, sicher und kostengünstig detektiert werden.
Artikel Abschnitt: Wie verbreitet ist Omikron schon in Deutschland?
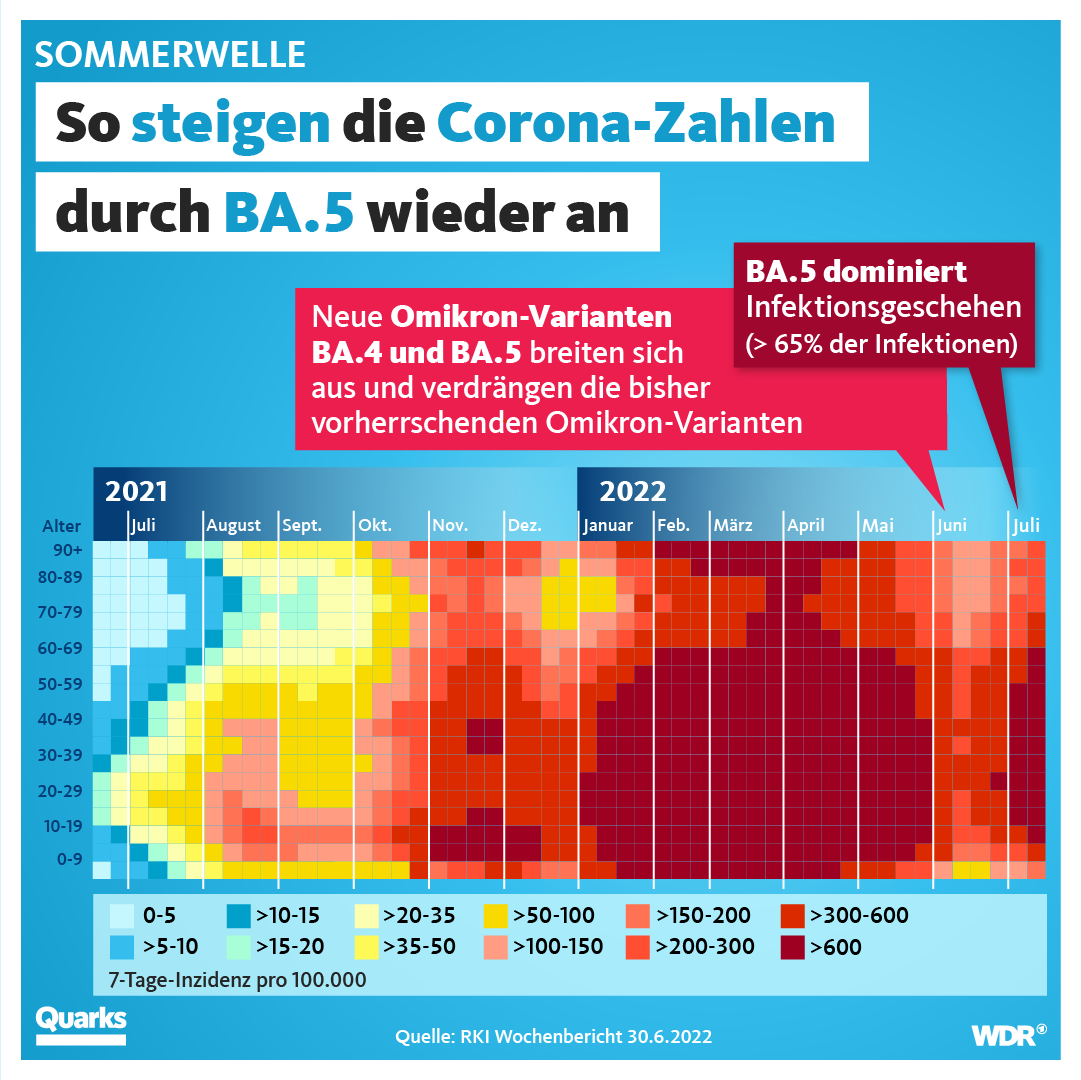
Wie verbreitet ist Omikron schon in Deutschland?
Diese Grafik zeigt, wie im Pandemieverlauf die vorherrschenden Varianten von jeweils anderen verdrängt wurden:
Artikel Abschnitt:
Artikel Abschnitt:
Artikel Abschnitt:
Erst seit März 2021 werden wöchentlich mehrere Tausend Proben zufällig ausgewählt und dann mittels Genomsequenzierungen überprüft. Darüber hinaus gibt es weitere Genomsequenzierungen in Verdachtsfällen.
Außerdem werden mehrere Zehntausend Proben zusätzlich mit Punktmutationsanalysen auf besorgniserregende Varianten untersucht – die sind allerdings nicht so zuverlässig wie Genomsequenzierungen.
Artikel Abschnitt: Wie wird sich das Virus in Zukunft verändern?
Wie wird sich das Virus in Zukunft verändern?
Grundsätzlich werden Mutationen wahrscheinlicher, je häufiger das virale Erbgut kopiert wird, also je mehr menschliche Zellen infiziert werden. Das heißt: Je mehr Menschen sich anstecken, desto höher ist auch die Wahrscheinlichkeit von Mutationen. Hochansteckende Varianten wie Omikron gehen grundsätzlich auch mit einem höheren Risiko von neuen Varianten einher.
Relevante Mutationen könnten dann gehäuft entstehen und sich einen Vorteil verschaffen, sobald sich die Verbreitungsbedingungen ändern. Das ist der Fall, wenn das Virus weniger Menschen erreicht, etwa weil bereits viele Menschen infiziert oder geimpft wurden. So steigt zumindest der evolutive Druck auf das Virus. Es setzen sich dann Varianten durch, die sich:
- schneller verbreiten: Die Infektiosität steigt, sodass auch die wenigen Nichtinfizierten noch als Überträger dienen.
- besser verbreiten: Sind die meisten Menschen immun, haben solche Virusvarianten einen Vorteil, die die Immunantwort besser umgehen können und zu Durchbruchs- oder Reinfektionen führen.
Mehr Mutationen bei Immunschwachen?
Eine andere Hypothese lautet, dass sich das Virus besonders bei immunschwachen Personen sogenannte Escape-Mutationen aneignet. Das sind Mutationen, mit denen es dem Immunsystem entkommt. Die Personen haben lange mit einer Infektion zu kämpfen, die Viruslast steigt und das Immunsystem ist zu schwach, um das Virus wirksam zu bekämpfen. Escape-Mutationen könnten auch anderen Menschen anschließend gefährlicher werden.
Mehr Geimpfte, mehr Mutationen?
Grundsätzlich aber gilt, dass eine komplette Impfstoff-Resistenz ziemlich selten ist. Denn das Immunsystem geht auf mehrere Arten gegen eindringende Viren vor. Bisher wurde lediglich untersucht, wie die sogenannten neutralisierenden Antikörper nach einer Impfung auf die neuen Varianten reagieren, nicht aber die ebenso wichtige T-Zell-Antwort des Immunsystems. Auch sie wird durch die verschiedenen Impfstoffe stimuliert.
Für die Impfstoffe bedeutet das: Je breiter die Immunantwort ausfällt, desto umfangreicher und langanhaltender ist vermutlich auch ihre Schutzwirkung.
Wird das Virus zwangsläufig harmloser?
Grundsätzlich ist es einem Virus egal, ob die infizierte Person stirbt oder überlebt. Relevant für das Fortbestehen ist lediglich, dass es in dieser Zeit möglichst viele Menschen infiziert. Die hohe Viruslast und die vielen Übertragungen vor Ausbruch der ersten Symptome bei den Corona-Varianten sind daher (zumindest aus Virus-Perspektive) äußerst clever und effizient. Die neuen, dominierenden Virusvarianten sind deutlich ansteckender.
Im Wettstreit untereinander konnte sich bislang immer die Variante durchsetzen, die einen Verbreitungsvorteil besitzt. Das galt insbesondere für Alpha und für Delta. Das kann mit einer verminderten Krankheitsschwere für den Einzelnen einhergehen. Wie bei Omikron bleibt das Virus dann aber durch seine fast explosive Verbreitungsgeschwindigkeit für das Gesundheitssystem weiterhin ein Problem.
Eine höhere Infektiosität ist so lange ausschlaggebend, bis in weiten Teilen der Bevölkerung eine effektive Immunität vorliegt. Ab dann haben auch weniger infektiöse Varianten eine Chance, solange sie die Immunantwort umgehen können. Die Omikron-Variante besitzt derzeit beide Fähigkeiten. Aus diesem Grund wird daher häufig davon gesprochen, dass mit Omikron der endemische Zustand näher rücken könnte. Solange allerdings neue Varianten mit ausreichend genetischen Unterschieden auftreten, sind weitere Wellen in kürzeren als den saisonalen Abständen möglich.
Ist eine "Killervariante" wahrscheinlich?
Omikron wird nicht die letzte Variante sein. Es werden bei Corona immer wieder neue Virusvarianten auftreten, wie es auch bei den bekannten saisonalen Viren der Fall ist.
Es ist denkbar, dass sich unter neu auftretenden Varianten oder Subtypen eine befindet, die nicht nur infektiös ist, sondern vermehrt zu schweren Krankheitsverläufen führen kann. Bestenfalls wäre diese dann aber weniger ansteckend und leichter einzudämmen. Das ist aber nicht zwangsläufig so.
Aktuell werden Mischtypen von BA.1 oder BA.2 (XE, XG, XM) nachgewiesen oder auch solche, die Mutationen von Omikron und Delta (XD) in sich tragen. Dazu zählt besonders eine Mutation (L452R oder Ähnliche), die mit einem schweren Krankheitsverlauf einhergehen können.
Die gute Nachricht: Aufgrund von vorherrschender Immunität nach Impfung oder Infektion kommt eine potenziell gefährlichere Variante aber weniger zum Tragen als das zu Beginn der Pandemie noch der Fall gewesen wäre.
Artikel Abschnitt: Kann man Mutationen aufhalten?
Kann man Mutationen aufhalten?
Negative Tests sind aber keine Garantie dafür, dass keine Infektion vorliegt. Das Restrisiko wird etwa bei Flugreisen aufgrund von Personenzahl, Dauer und sonstigen Bedingungen zur weltweiten Verbreitung von neuen Varianten führen. Gerade bei höherer Infektiosität finden zu viele unkontrollierte Kontakte statt.
Schon jetzt findet sich nur für einen Bruchteil der Infektionen die Ursache oder der Ansteckungsort. Das Coronavirus verbreitet sich auch zu relevanten Teilen, womöglich zu einem Drittel, von asymptomatischen Infizierten. Dementsprechend wird es nicht möglich sein, neue Virusvarianten aus Deutschland herauszuhalten.
Autoren: Mathias Tertilt, Shajan Ramezanian
Quellenangaben zum Artikel:
Social Sharing:
Artikel Überschrift:






Ich sehe ein anderes Problem. Nach bisherigen Erkenntnissen kann die Impfung die Einnistung der Viren im Nasen-Rachenraum nicht verhindern, weil dort keine Antikörper vorhanden sind. Aus diesem Grunde dürfte es auch die häufigen Impfdurchbrüche lt. den RKI-WOCHENBERICHTEN geben. Insbesondere bei trockener Luft sind die Schleimhäute nicht ausreichend befeuchtet, das ist… Weiterlesen »
Ich finde die Sprache, die von Quarks hier benutzt wurde, deutlich zu kompliziert. Eine Version in etwas leichterer Sprache wäre wünschenswert, damit sie den meisten Menschen zugänglich ist.
Vielen Dank für deinen Hinweis. Wir sprechen darüber noch einmal in der Redaktion. Es gibt auch eine Seite, die Corona-Informationen in leichter Sprache hat. Du findest sie hier https://corona-leichte-sprache.de/blog/211-wo-ist-die-gefahr-am-groessten-sich-mit-omikron-anzustecken.html
„Stattdessen kann man in einer Tabelle des Paul-Ehrlich-Instituts nachschauen, wie gut der entsprechende Schnelltest Omikron detektiert.“ Das verlinkte Dokument geht aber gar nicht auf Omikron ein, alle dortigen Testergebnisse beziehen sich offensichtlich auf Delta. Bei der Tabelle steht „Stand vom 14.12.2021“, also klar, dass da noch nichts zu Omikron zu… Weiterlesen »
Zitat PEI: „Das Paul-Ehrlich-Institut hatte im Rahmen seiner vergleichenden Evaluierung der Sensitivität von SARS-CoV-2-Antigenschnelltests in Deutschland angebotene Antigentests untersucht. Die große Mehrheit der 245 Antigentests, die bis zum 14.12.2021 untersucht wurden, weisen das Nukleo-Protein (N-Protein) des Coronavirus nach. Die Mutationen der Omikron-Variante betreffen aber primär das S-Protein. Auf der Grundlage… Weiterlesen »
Die Behauptung: „Grundsätzlich ist es einem Virus egal, ob der Wirt stirbt“, ist irreführend. Ein Virus „denkt“ nicht – und daher ist es ihm auch nicht egal. Je länger der Wirt überlebt, desto besser für das Virus. Wie schon beschrieben, sind fast alle relevanten Mutationen am Spike Protein zu beobachten… Weiterlesen »
Eine Apothekenkette bietet Titer-Test to go für 19€ an, der angeblich das Corona-Antigen im Blut messen kann. Was ist denn davon zu halten?